Перейти к:
Краткий обзор клинических руководств Европейского кардиологического общества 2023 года по лечению сердечно-сосудистых заболеваний у пациентов с сахарным диабетом
https://doi.org/10.14341/probl13414
Аннотация
Широкая распространенность и опасность сердечно-сосудистых заболеваний (ССЗ) хорошо известна. По данным Всемирной Организации Здравоохранения (ВОЗ), от ССЗ в мире ежегодно умирает почти 18 миллионов человек, что составляет 31% от всех причин смерти [1].
Во многих случаях ССЗ протекают в тесной ассоциации с сахарным диабетом (СД), а повышенный уровень глюкозы крови является причиной около 20% смертей от ССЗ [2]. При этом среди причин смерти у пациентов с СД 2 типа (СД2) превалируют именно ССЗ. Так, по данным Федерального регистра СД 2022 г., в России непосредственной причиной смерти у пациентов с СД2 в 24,2% случаев была хроническая сердечная недостаточность, в 13,1% случаев — острая сердечная недостаточность, в 10,0% случаев — нарушение мозгового кровообращения, в 3,7% случаев — инфаркт миокарда [3]. Тесная патофизиологическая связь атеросклеротических ССЗ и СД закономерно привела к тому, что в клинической практике кардиологов все больше встречается пациентов с диабетом, а в практике эндокринологов — пациентов с ССЗ. Эта связь стала столь очевидной, что в недавней заметке, размещенной в Европейском кардиологическом журнале, Ю. Браунвальд рассуждал о появлении новой медицинской специальности — диабетокардиологии [4]. К сожалению, прогнозы экспертов показывают, что число пациентов с диабетом на планете достигнет 783 миллионов [5].
Важной причиной для необходимости объединения подходов в лечении ССЗ и СД стало появление в последнее время доказательств об эффективности определенных классов сахароснижающих препаратов в отношении сердечно-сосудистых исходов. Это касается в первую очередь некоторых ингибиторов рецепторов SGLT2, а также ряда агонистов ГПП-1, и нового неселективного антагониста минералокортикоидных рецепторов финеренона.
Именно поэтому, учитывая важность объединенных и скоординированных усилий по ведению пациентов с ССЗ и СД, рабочая группа экспертов Европейского кардиологического общества (ЕКО) в 2023 г. обновила, сформировала и опубликовала документ — Клинические руководства по лечению ССЗ у пациентов с СД [6]. Настоящий материал будет посвящен краткому обзору основных положений этого документа.
Ключевые слова
Для цитирования:
Эрлих A.Д., Зилов A.В., Щекочихин Д.Ю., Шорников С.Б., Бублик Е.В., Виноградская О.И., Гришковец А.И., Фарманов А.Г., Рыжкова Е.Г. Краткий обзор клинических руководств Европейского кардиологического общества 2023 года по лечению сердечно-сосудистых заболеваний у пациентов с сахарным диабетом. Проблемы Эндокринологии. 2024;70(4):94-102. https://doi.org/10.14341/probl13414
For citation:
Erlikh A.D., Zilov A.V., Shchekochikhin D.Y., Shornikov S.B., Bublik E.V., Vinogradskaya O.I., Grishkovets A.I., Farmanov A.G., Ryzhkova E.G. Summary of the 2023 European Society of Cardiology clinical guidelines on the management of cardiovascular disease in patients with diabetes mellitus. Problems of Endocrinology. 2024;70(4):94-102. (In Russ.) https://doi.org/10.14341/probl13414
Клинические руководства рекомендуют проводить обязательный скрининг на наличие СД (рекомендация класса IA) всем пациентам с ССЗ, включая лиц с фибрилляцией предсердий (ФП) и сердечной недостаточностью (СН). В отношении установления диагноза «СД» традиционно используются тесты с определением глюкозы в крови натощак (не менее 8 часов без приема пищи), через 2 часа после глюкозной нагрузки (пероральный прием 75 г глюкозы), случайное определение глюкозы и оценка уровня гликированного гемоглобина (HbA1c). Для определения уровня глюкозы натощак ее повышение ≥7,0 ммоль/л (≥126 мг/дл) является диагностическим признаком диабета (обычно одного теста достаточно для пациентов с симптомами гипергликемии, а при отсутствии симптомов диагноз подтверждается после второго теста).
Также наличие СД подтверждается уровнем гликемии через 2 часа после глюкозной нагрузки 11,1 ммоль/л и выше или уровнем HbA1c 6,5% и выше (рис. 1).
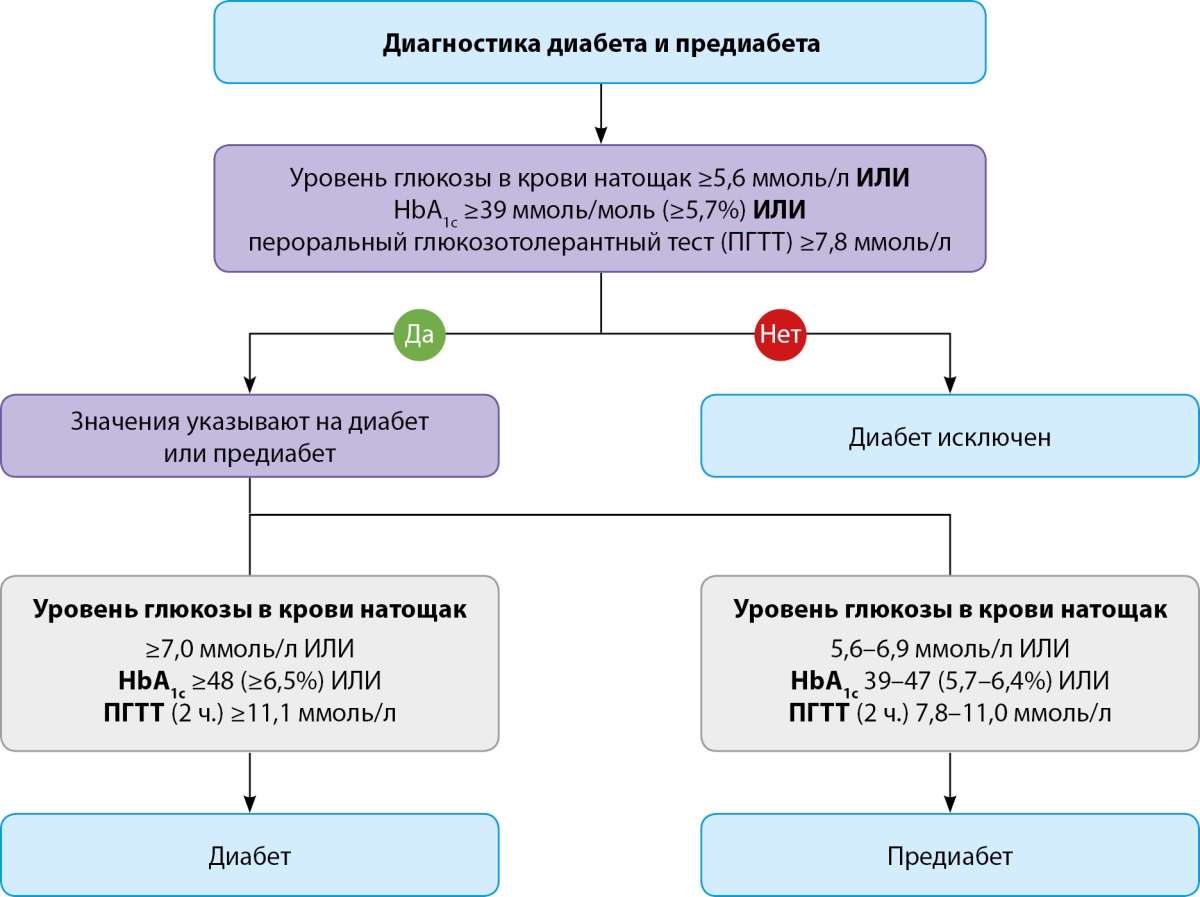
Рисунок 1. Диагностика диабета и предиабета (заимствовано и адаптировано из [6]).
Наоборот, всем пациентам с СД2, у которых еще нет атеросклеротического ССЗ (АССЗ) или нет выраженного поражения органов-мишеней (ПОМ), рекомендована оценка риска развития ССЗ с использованием шкалы SCORE2-Диабет (класс IB). В нее, помимо традиционных факторов риска, которые используются в шкале SCORE2, входят показатели, связанные с СД: длительность заболевания, уровень HbA1c, скорость клубочковой фильтрации (СКФ) [7]. Оценка степени выраженности ПОМ (выявление ХБП, альбуминурии, ретинопатии, наличие АССЗ) также является обязательной для пациента с СД (класс IB).
СЕРДЕЧНО-СОСУДИСТЫЕ РИСКИ У ПАЦИЕНТОВ С СД: ЦЕЛИ И ЛЕЧЕНИЕ
Авторы документа подчеркивают огромную значимость изменения образа жизни и утверждают, что у пациентов с СД2 именно модификация образа жизни является ключевой и обязательной для снижения риска ССЗ. В качестве рекомендации класса IA говорится, что лицам с ожирением или избытком массы тела нужно снижать вес и повышать физические нагрузки. Другие лечебные воздействия также могут быть использованы, но имеют меньшую значимость: использование агонистов рецепторов ГПП-1 или бариатрическая хирургия (класс IIaB).
В отношении оптимизации питания пациентам с СД2 для снижения риска ССЗ рекомендовано (класс IA) использовать адаптированную средиземноморскую или растительную диету (пищевой рацион, богатый усвояемыми пищевыми волокнами) с высоким содержанием ненасыщенных жиров.
Эксперты также рекомендуют обязательное увеличение физической активности (хотя бы в виде 10-минутной пешей прогулки), упоминая, что оптимальная умеренно-интенсивная нагрузка должна длиться 150 мин, а интенсивная — 75 минут в неделю (IA), и говоря о необходимости выполнения нагрузок с сопротивлением по крайней мере 2 раза в неделю (IB). Для пациентов с уже имеющимся ССЗ, в том числе с ишемической болезнью сердца (ИБС), любым типом СН, ФП, рекомендовано использовать структурированные физические упражнения, то есть разделение занятий на отдельные сегменты и предварительное их планирование (IB).
Всем курящим пациентам с СД2 для снижения риска ССЗ показано обязательное прекращение курения (IA). В качестве возможной помощи для достижения этой цели необходимо рассмотреть использование никотин-заместительной терапии, применение варениклина или бупропиона, а также индивидуальные или дистанционные консультации (IIaB).
Рекомендован контроль артериального давления (желательны измерение АД на каждом визите и использование гипотензивных препаратов) при офисном АД≥140/90 мм рт.ст. (IA). Целевые значения АД при лечении гипертонии у пациентов с СД рекомендовано определять индивидуально и стремиться к систолическому АД <130 мм рт.ст., если это хорошо переносится, но при этом избегать снижения <120 мм рт.ст., а для лиц старше 65 лет целевым САД может считаться значение 130–139 мм рт.ст. (IA).
Важнейшая часть рекомендаций — коррекция нарушений липидного спектра у пациентов с СД. Эксперты подтвердили прежние «европейские» целевые значения в отношении холестерина ЛПНП: для пациентов с умеренным риском ССЗ — <2,6 ммоль/л (IA), высоким риском — <1,8 ммоль/л и снижение ЛПНП по крайней мере на 50% от исходного (IA), а при очень высоком риске — <1,4 ммоль/л и снижение ЛПНП по крайней мере на 50% от исходного (IB). Медикаментозными препаратами первой линии для достижения целевых значений ЛПНП у пациентов с СД являются статины (IA), а в случае, если максимальные или максимально переносимые дозы статина не позволяют достичь целевых значений, рекомендовано добавление эзетемиба (IB). Пациентам с очень высоким сердечно-сосудистым риском со стабильно высоким уровнем ЛПНП, выше целевого несмотря на прием максимально переносимой дозы статина, в сочетании с эзетимибом или пациентам с непереносимостью статинов, рекомендовано назначение ингибитора PCSK9 (IA).
КОНТРОЛЬ ГЛИКЕМИИ: ЦЕЛИ И СПОСОБЫ ИХ ДОСТИЖЕНИЯ
Вопрос целевого уровня гликемии у пациентов с СД довольно сложный, так как, с одной стороны, данные исследований показывают связь более интенсивного лечения с лучшими микроваскулярными исходами (в отношении нейро- и ретинопатии) [8], с другой стороны, более низкие целевые уровни HbA1c могут быть ассоциированы с повышением смертности от сердечно-сосудистых причин [9]. Поэтому, формулируя рекомендации по целевым уровням гликемии, экспертная группа ЕКО была очень осторожна в заключениях.
Можно выделить следующие ключевые положения:
- пациентам с СД необходим строгий контроль гликемии (HbA1c<7%) для уменьшения микрососудистых осложнений (IA),
- рекомендовано избегать гипогликемии, особенно у пациентов с известными ССЗ (IB),
- рекомендовано использовать индивидуальные целевые показатели HbA1cс учетом сопутствующих заболеваний, длительности течения СД и ожидаемой продолжительности жизни (IC).
Эксперты указывают, что для снижения отдаленного риска ИБС следует предпочесть более строгий контроль гликемии, а в лечении желательно отдавать предпочтение препаратам с доказанной сердечно-сосудистой пользой [IIaB].
Опираясь на накопившиеся данные рандомизированных исследований, эксперты ЕКО утверждают, что выбор гипогликемической терапии должен быть в первую очередь основан на преимуществах в предотвращении ССЗ, которые это лечение принесет. Поэтому назначение ингибитора SGLT2 или агониста ГПП-1 для пациентов с СД должно быть также обязательно, как и, например, назначение статина или ингибитора АПФ/блокатора АТ-рецепторов. Для пациентов с СД и имеющимся АССЗ назначение этих препаратов отнесено к классу I (рис. 2).
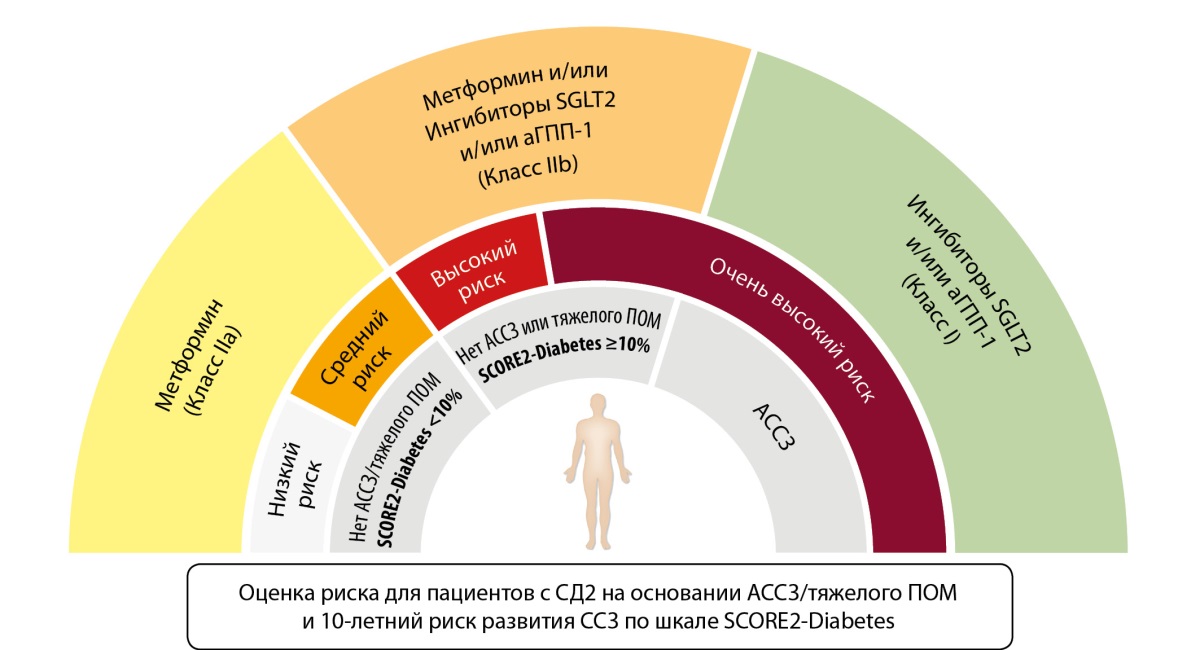
Рисунок 2. Выбор сахароснижающей терапии у пациентов с СД2
на основе наличия АССЗ, степени СС-риска, поражения органов-мишеней
(заимствовано и адаптировано из [6]).
Важным аспектом является также то, что у пациентов с СД2 и известным АССЗ лечение должно начаться с агониста ГПП-1 и/или ингибитора SGLT2 — препаратов с доказанной эффективностью снижения риска ССЗ — независимо от уровня HbA1c и сопутствующего приема сахароснижающих препаратов (класс I) (рис. 3).
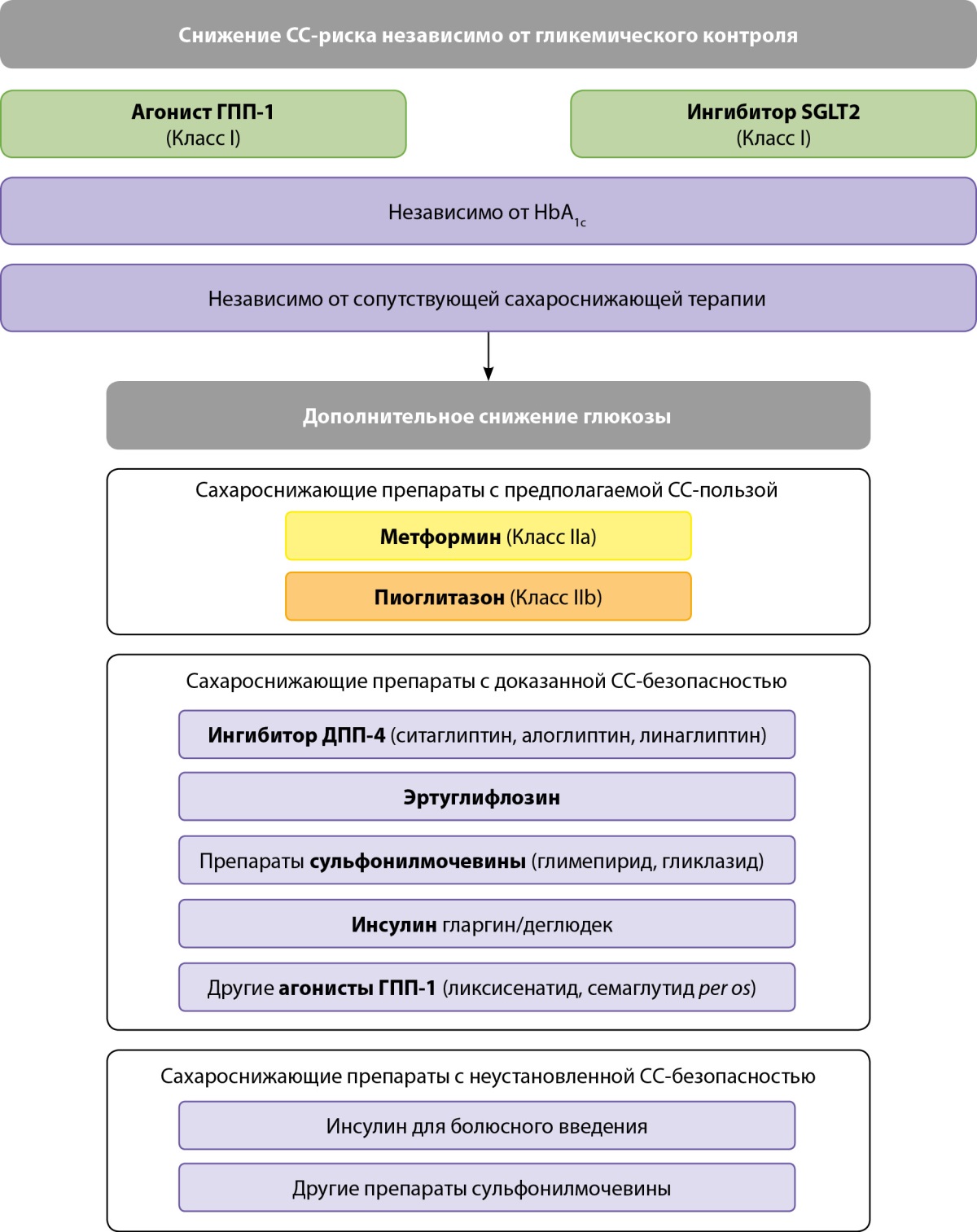
Рисунок 3. Схема сахароснижающей терапии у пациентов с СД2 и АССЗ
для снижения сердечно-сосудистого риска
(заимствовано и адаптировано из [6]).
Для улучшения гликемического контроля эксперты предлагают рассмотреть возможность добавления метформина (IIa) и пиоглитазона (IIb).
АНТИТРОМБОТИЧЕСКАЯ ТЕРАПИЯ
В отношении использования антиагрегантов, антикоагулянтов или их сочетания у пациентов с СД2 положения обновленных клинических руководств мало изменились по сравнению с предыдущими регламентирующими документами. Так, например, эксперты указывают на возможность обсудить использование ацетилсалициловой кислоты (АСК) в низкой дозе (75–100 мг) у пациентов с СД2 для первичной профилактики, если к этому нет явных противопоказаний (IIbA). Такими противопоказаниями считается желудочно-кишечное кровотечение или язва желудка в предыдущие 6 мес, активная болезнь печени (цирроз или активный гепатит) или непереносимость АСК.
Программа ASCEND [10], где изучалось использование АСК в крупном РКИ в отношении предотвращения ССЗ и которая, строго говоря, была единственным крупным и прямым рандомизированным исследованием, посвященным этой теме, показала преимущество АСК над плацебо. Однако оно проявлялось в первые 3 года лечения, а в последующие годы различий в исходах между группами АСК и плацебо не было, частота больших кровотечений (в основном желудочно-кишечных) на фоне АСК была значимо выше, а NNT и NNH для АСК против плацебо почти не различались, и были 91 и 111 соответственно.
Небольшие изменения получила рекомендация об использовании ингибиторов протонной помпы (ИПП) в сочетании с антитромботическими препаратами. Указано, что любая комбинация антитромботических средств требует обязательного одновременного использования ИПП для профилактики желудочно-кишечных кровотечений (класс IA). При этом эксперты не рекомендуют использовать клопидогрел одновременно с омепразолом и эзомепразолом (класс IIIB), и это положение вызывает вопросы. Во-первых, потому что работа, которая стала основанием для этой рекомендации, была лишь анализом медицинских баз данных, а во-вторых, потому что она показала, что повышенный риск сердечно-сосудистых осложнений встречался при сочетании клопидогрела с омепразолом, ланзопразолом, эзомепразолом и пантопразолом, но не рабепразолом [11].
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ У ПАЦИЕНТОВ С СД
Проблема коррекции гликемии у пациентов с острым коронарным синдромом (ОКС) всегда была актуальной, а результаты нескольких исследований с противоположными результатами оставляют этот вопрос скорее открытым, чем решенным. Большинство имеющихся данных говорят о том, что наилучшей тактикой в отношении гликемии в первые часы ОКС является умеренно строгий контроль (стремление к целевым показателями 10–11 ммоль/л), при возможности избегая гипогликемии. Такой подход, например, был связан с лучшими исходами по сравнению с более жестким контролем гликемии в исследовании у пациентов с тяжелыми заболеваниями в реанимационных отделениях NICE-SHUGAR [12]. При этом авторы Клинических руководств подчеркивают, что у всех пациентов с ОКС обязательно нужно оценить исходный гликемический статус (класс IB) и часто его мониторировать, выявляя гипергликемию, то есть уровень глюкозы выше 11,0 ммоль/л (класс IC), а также рассмотреть необходимость использования сахароснижающей терапии, избегая гипогликемии (класс IIaC). В отношении того, как именно нужно корректировать уровень глюкозы крови при ОКС, детально не указывается, но в большинстве случаев при значительной гипергликемии предлагается использовать инфузию инсулина. Хотя недавнее исследование EMMY показало, что применение эмпаглифлозина в ранние сроки острого инфаркта миокарда может быть связано с улучшением уровня NT-proBNP и функции левого желудочка [13].
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ И ДИАБЕТ
За последние годы наиболее масштабные изменения в лечении ССЗ коснулись именно лечения пациентов с сердечной недостаточностью (СН), и именно «на стыке» с лечением СД. Речь идет о препаратах из группы ингибиторов SGLT2 (дапаглифлозине и эмпаглифлозине), которые уже несколько лет являются препаратами «первой линии» в лечении пациентов с СН и сниженной фракцией выброса левого желудочка (ФВЛЖ) [14]. Более поздние исследования показали возможность улучшения исходов, связанную с приемом эмпаглифлозина [15] и дапаглифлозина [16] у пациентов с сохранной ФВЛЖ. Тот факт, что изначально сахароснижающие препараты из группы ингибиторов SGLT2 у пациентов с СН эффективны вне зависимости от наличия или отсутствия СД, лишает положения рекомендаций по лечению СН специфичности для пациентов с СД.
В отношении же лечения СД у пациентов с СН или риском развития СН эксперты рекомендуют назначать в первую очередь препараты с доказанной пользой в отношении СС-исходов (класс IA) либо при необходимости менять сахароснижающую терапию, переходя от нейтральных или потенциально опасных в отношении СС-исходов препаратов к тем, для которых доказана СС-польза (класс IC).
Ключевые положения руководств указывают на обязательное использование одного из ингибиторов SGLT2 (дапаглифлозина или эмпаглифлозина) или ингибитора SGLT2/1 сотаглифлозина (препарат пока не зарегистрирован в РФ) у пациентов с СН и низкой ФВЛЖ (класс IA), а также на обязательное использование эмпаглифлозина или дапаглифлозина у пациентов с СН и ФВЛЖ>40% (класс IA).
В отношении других групп сахароснижающих препаратов эксперты ЕКО считают возможным использование агонистов ГПП-1 (ликсисенатид, лираглутид, семаглутид и др.), как и ингибиторов ДПП-4 (ситаглиптин и линаглиптин), не влияющих на риски СН и ее осложнений у пациентов с СД, имеющих СН или риск развития СН (класс IIaA). Схожие рекомендации даны в отношении использования метформина и базальных инсулинов (гларгин и деглудек) (класс IIaB).
К сахароснижающим препаратам, которые не рекомендованы у пациентов с СН или риском развития СН, эксперты отнесли производное тиазолидиндиона пиоглитазон, а также ингибитор ДПП-4 саксаглиптин из-за повышенного риска развития СН и госпитализации из-за СН у пациентов с СД2 (класс IIIB). В отношении саксаглиптина основанием для нежелательности его использования у пациентов с риском СН стали результаты исследования SAVOR-TIMI-53, где анализ вторичных конечных точек показал связь препарата с большим риском развития СН, что особенно бросалось в глаза на фоне отсутствия какой-либо прогностической пользы [17].
На рис. 4 схематично представлены общие принципы применения сахароснижающей терапии у пациентов с СН и СД2.
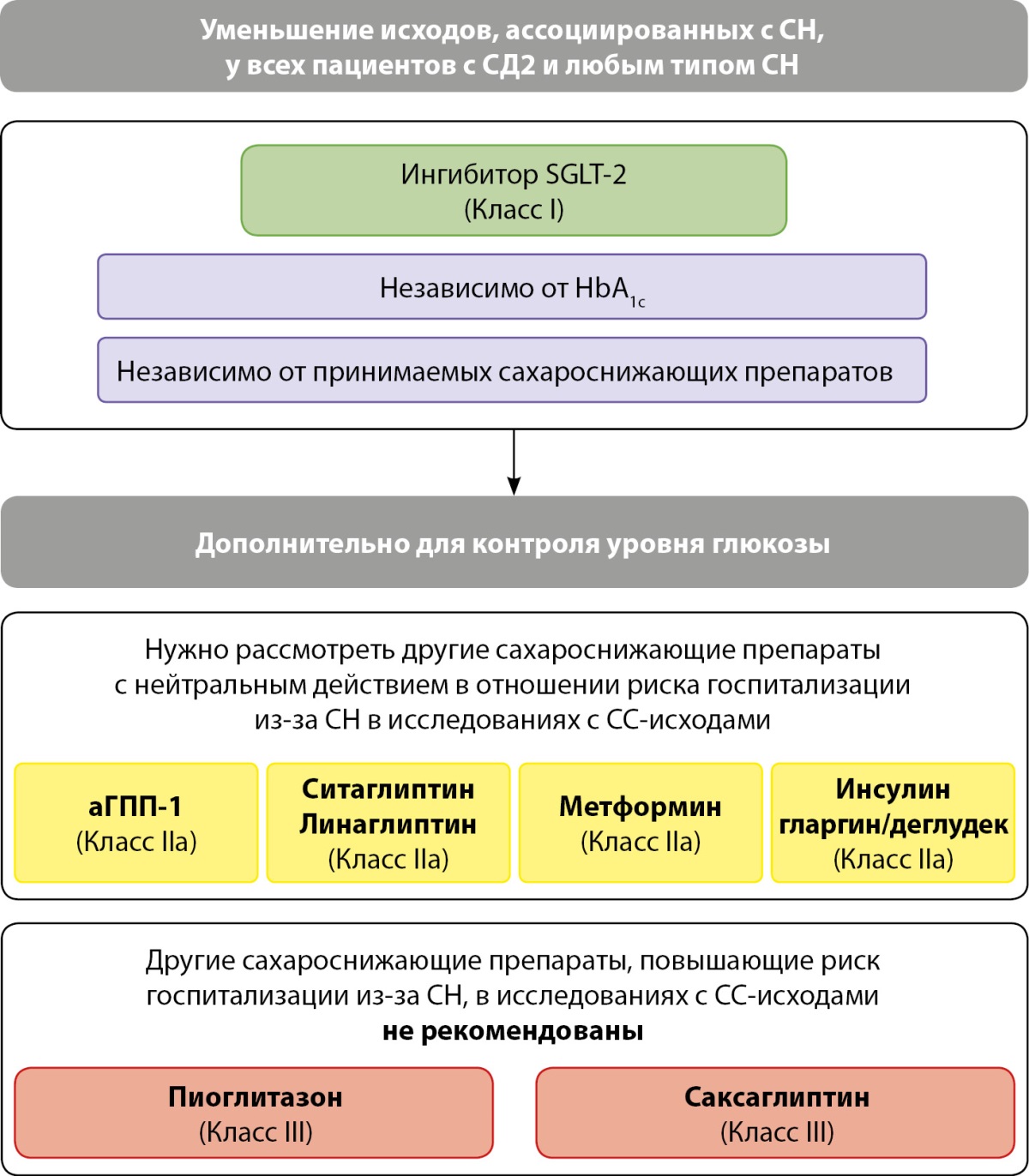
Рисунок 4. Сахароснижающая терапия у пациентов с СН и СД2
(заимствовано и адаптировано из [6]).
ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ И ДИАБЕТ
Строго говоря, эксперты ЕКО не дают каких-либо специфических рекомендаций в отношении ведения пациентов с СД и фибрилляцией предсердий (ФП). Однако, с учетом того, что наличие СД является фактором риска тромбоэмболических осложнений и компонентом шкалы CHADS-VAsc, предлагается рассмотреть использование орального антикоагулянта для профилактики инсульта у пациентов с ФП и СД, но без других факторов тромбоэмболического риска (класс IIaB).
ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК И ДИАБЕТ
Функциональное нарушение почек является важной проблемой для пациентов с СД, так как почки, с одной стороны, являются одним из «органов-мишеней», а с другой — поражение почек (в том числе в связи с СД) связано с большим риском развитий ССЗ [18][19]. Поэтому в тексте Клинических руководств акцент в лечении диабета делается не на коррекцию гликемии как таковой, а на снижение рисков развития ССЗ и хронической болезни почек (ХБП).
Пациентам с СД рекомендовано проводить рутинный скрининг функции почек с оценкой СКФ по критериям CKD-EPI и оценивать альбумин-креатининовое соотношение в моче (класс IВ).
В рекомендациях для пациентов с СД и ХБП эксперты ЕКО указывают на обязательную интенсивную гиполипидемическую терапию статинами или сочетанием статин+эзетемиб, что особенно важно с учетом того, что ХБП является самостоятельным фактором риска развития ССЗ (класс IA). Хотя для пациентов с тяжелой ХБП на диализе польза от интенсивной гиполипидемической терапии менее очевидна.
Подчеркнута необходимость строгого контроля за уровнем АД с достижением его целевых значений не выше 130/80 мм рт.ст. для снижения риска ССЗ и альбуминурии (класс IA).
Эксперты указывают на индивидуальный выбор целевого уровня HbA1c — от 6,5 до 8,0%, но с желательным достижением уровня HbA1c<7,0% для снижения риска микрососудистых осложнений (класс IA).
Отмечается обязательное использование максимально переносимых доз ингибитора АПФ или блокатора АТ-рецепторов (класс IA), а всем пациентам с СД2 и ХБП с СКФ≥20 мл/мин/1,73 м² необходимо назначение ингибитора SGLT2 (канаглифлозин, эмпаглифлозин или дапаглифлозин) для снижения риска ССЗ и почечной недостаточности (класс IA). Для достижения адекватного контроля гликемии, снижения риска гипогликемии и пользы от снижения массы тела, снижения риска развития ССЗ и альбуминурии у пациентов с СКФ выше 15 мл/мин/1,73 м² эксперты рекомендуют использовать агонисты ГПП-1 (класс IA) (рис. 5).
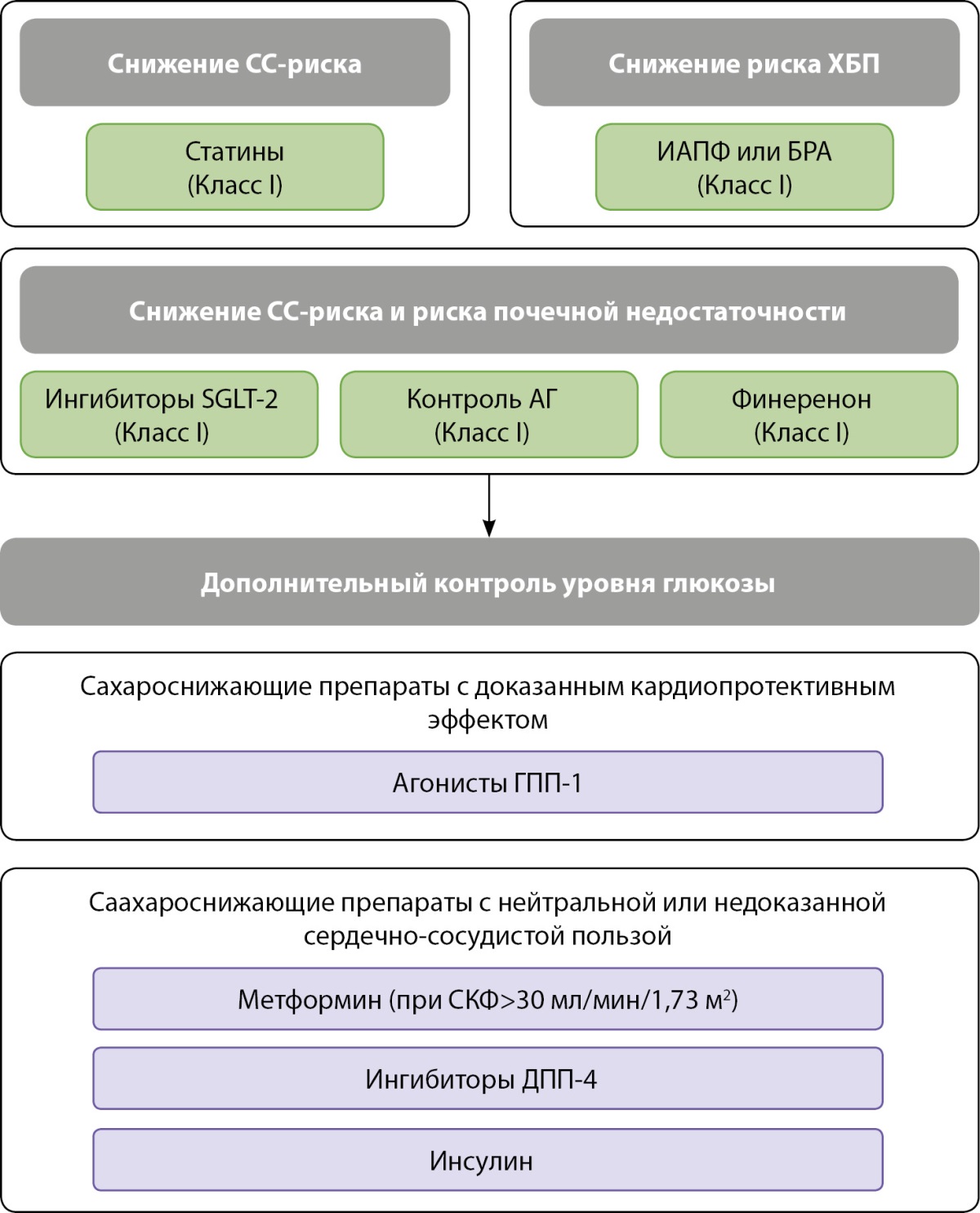
Рисунок 5. Медикаментозное ведение пациентов с СД2 и ХБП
для снижения сердечно-сосудистого риска или риска почечной недостаточности
(заимствовано и адаптировано из [6]).
Одно из новшеств этих руководств — препарат финеренон, использование которого рекомендовано экспертами (класс IA) в дополнение к ингибитору АПФ/блокатору АТ-рецепторов у пациентов с ХБП и альбуминурией (повышенное альбумин-креатининовое соотношение в моче) для снижения риска ССЗ и почечной недостаточности.
Финеренон является новым нестероидным селективным антагонистом минералокортикоидных рецепторов. В двойном слепом исследовании FIDELIO-DKD у >5,5 тыс пациентов с СД2 и ХБП, рандомизированных к приему финеренона или плацебо, за 2,5 года частота неблагоприятных событий (ухудшение функции почек в виде снижения СКФ≥40% и смерть от почечных причин) на фоне приема финеренона была значимо меньше: 17,8 vs. 21,1% (относительный риск 0,82; 95% доверительный интервал 0,73–0,93; р=0,001) [20].
Для пациентов с СД, ХБП и ИБС эксперты ЕКО рекомендуют в равной степени использовать консервативную тактику с оптимальной медикаментозной терапией или исходную инвазивную тактику из-за их неразличимых исходов (класс IB).
ПАЦИЕНТООРИЕНТИРОВАННЫЙ ПОДХОД
Такая стратегия лечения предполагает не только полное информирование пациентов в отношении выбора лечения и принятия решений, но также помогает расширить возможности пациентов активно участвовать в поиске решений их проблем.
В рамках этого подхода рекомендовано предоставлять пациентам с СД структурированные образовательные программы для улучшения знаний о диабете, контроля гликемии, предотвращения осложнений, о правах и возможностях пациентов (класс IC). Также рекомендовано принимать решения в контексте целей и приоритетов пациента (класс IC).
ЗАКЛЮЧЕНИЕ
В заключение обзора Клинических руководств ЕКО по лечению ССЗ у пациентов с СД надо сказать, что эта проблема остается актуальной и требует одновременного участия в судьбе одного пациента нескольких специалистов. Помимо кардиолога и эндокринолога, в эту работу нередко оказываются вовлечены эндоваскулярные хирурги, нефрологи, специалисты по питанию и реабилитации. В любом случае важно понимать, что в ежедневной клинической практике более строгое следование клиническим руководствам всегда ассоциировано с лучшими исходами. Тем более, что в новых Руководствах есть положения, основанные на доказательствах улучшения прогноза, что особенно важно для клиницистов и практикующих врачей.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источники финансирования. Работа выполнена по инициативе авторов без привлечения финансирования.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Участие авторов. Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающую надлежащее изучение и решение вопросов, связанных с точностью или добросовестностью любой части работы.
Список литературы
1. Всемирная Организация Здравоохранения (Интернет). Сердечно-сосудистые заболевания. Доступно по: https://www.who.int/ru/health-topics/cardiovascular-diseases#tab=tab_1
2. Global Burden of Disease Collaborative Network. Global Burden of Disease Study 2019. Results. Institute for Health Metrics and Evaluation. 2020. Available from: https://www.healthdata.org/research-analysis/gbd
3. Дедов И.И., Шестакова М.В., Викулова О.К., и др. Сахарный диабет в Российской Федерации: динамика эпидемиологических показателей по данным Федерального регистра сахарного диабета за период 2010 – 2022 гг. // Сахарный диабет. — 2023. — Т. 26. — №2. — С. 104-123. doi: https://doi.org/10.14341/DM13035
4. Braunwald E. Diabetocardiology: a new subspecialty? Eur Heart J. 2003;44(40):4214–4216. doi: https://doi.org/10.1093/eurheartj/ehad541
5. Sun H, Saeedi P, Karuranga S, et al. IDF Diabetes Atlas: global, regional and country-level diabetes prevalence estimates for 2021 and projections for 2045. Diabetes Res Clin Pract. 2022;183:109-119. doi: https://doi.org/10.1016/j.diabres.2021.109119
6. Marx N, Federici M, Schütt K, et al. 2023 ESC Guidelines for the management of cardiovascular disease in patients with diabetes: Developed by the task force on the management of cardiovascular disease in patients with diabetes of the European Society of Cardiology (ESC). Eur Heart J. 2023;44(39):4043-4140. doi: https://doi.org/10.1093/eurheartj/ehad192
7. SCORE2-Diabetes Working Group and the ESC Cardiovascular Risk Collaboration. SCORE2-Diabetes: 10-year cardiovascular risk estimation in type 2 diabetes in Europe. Eur Heart J. 2023;44(28):2544–2556. doi: https://doi.org/10.1093/eurheartj/ehad260
8. Patel A, MacMahon S, Chalmers J, et al. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med. 2008;358(24):2560–2572. doi: https://doi.org/10.1056/NEJMoa0802987
9. Ismail-Beigi F, Craven T, Banerji MA, et al. Effect of intensive treatment of hyperglycaemia on microvascular outcomes in type 2 diabetes: an analysis of the ACCORD randomised trial. Lancet. 2010;376(9739):419–430. doi: https://doi.org/10.1016/S0140-6736(10)60576-4
10. Bowman L, Mafham M, Wallendszus K, et al. ASCEND Study Collaborative Group. Effects of aspirin for primary prevention in persons with diabetes mellitus. N Engl J Med. 2018;379(16):1529–1539. doi: https://doi.org/10.1056/NEJMoa1804988
11. Niu Q, Wang Z, Zhang Y, et al. Combination use of clopidogrel and proton pump inhibitors increases major adverse cardiovascular events in patients with coronary artery disease: A meta-analysis. J Cardiovasc Pharmacol Therap. 2017;22(2):142–152. doi: https://doi.org/10.1177/1074248416663
12. Finfer S, Chittock DR, Su SY, et al. The NICE-SUGAR Study Investigators. Intensive versus Conventional Glucose Control in Critically Ill Patients N Engl J Med. 2009;360(13):1283-97. doi: https://doi.org/10.1056/NEJMoa0810625
13. von Lewinski D, Kolesnik E, Tripolt NJ, et al. Empagliflozin in acute myocardial infarction: the EMMY trial. Eur Heart J. 2022;43(41):4421–4432. doi: https://doi.org/10.1093/eurheartj/ehac494
14. McDonagh TA, Metra M, Adamo M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2021;42(36): 3599–3726. doi: https://doi.org/10.1093/eurheartj/ehab368
15. Anker SD, Butler J, Filippatos G, et al. Empagliflozin in heart failure with a preserved ejection fraction. N Engl J Med. 2021;385(16):1451–1461. doi: https://doi.org/10.1056/NEJMoa2107038
16. Solomon SD, McMurray JJ, Claggett B, et al. Dapagliflozin in heart failure with mildly reduced or preserved ejection fraction. N Engl J Med. 2022;387(12):1089–1098. doi: https://doi.org/10.1056/NEJMoa2206286
17. Scirica BM, Bhatt DL, Braunwald E, et al. Saxagliptin and cardiovascular outcomes in patients with type 2 diabetes mellitus. N Engl J Med. 2013;369(14):1317–26. doi: https://doi.org/10.1056/NEJMoa1307684
18. Go AS, Chertow GM, Fan D, et al. Chronic kidney disease and the risks of death, cardiovascular events, and hospitalization. N Engl J Med. 2004;351(13):1296–305. doi: https://doi.org/10.1056/NEJMoa041031
19. Tonelli M, Muntner P, Lloyd A, et al. Risk of coronary events in people with chronic kidney disease compared with those with diabetes: a population-level cohort study. Lancet. 2012;380(9844):807–14. doi: https://doi.org/10.1016/S0140-6736(12)60572-8
20. Bakris GL, Agarwal R, Anker SD, Pitt B, et al. for the FIDELIO-DKD Investigators. Effect of finerenone on chronic kidney disease outcomes in type 2 diabetes. N Engl J Med. 2020;383(23):2219–2229. doi: https://doi.org/10.1056/NEJMoa2025845
Об авторах
A. Д. ЭрлихРоссия
Эрлих Алексей Дмитриевич - д.м.н.
143421 Московская область, г.о. Красногорск, д. Глухово, ул. Рублевское предместье, д. 2, корп. 2
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
A. В. Зилов
Россия
Зилов Алексей Вадимович - к.м.н.
Красногорск, Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Д. Ю. Щекочихин
Россия
Щекочихин Дмитрий Юрьевич - к.м.н.
Красногорск
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
С. Б. Шорников
Россия
Шорников Сергей Борисович
Красногорск
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Е. В. Бублик
Россия
Бублик Евгения Викторовна - к.м.н.
Красногорск
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
О. И. Виноградская
Россия
Виноградская Ольга Игоревна - к.м.н.
Красногорск
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
А. И. Гришковец
Гришковец Андрей Иванович
Красногорск
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
А. Г. Фарманов
Россия
Фарманов Александр Гамидович
Красногорск, Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Е. Г. Рыжкова
Россия
Рыжкова Екатерина Геннадьевна
Красногорск, Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи
Дополнительные файлы
|
|
1. Рисунок 1. Диагностика диабета и предиабета (заимствовано и адаптировано из [6]). | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(315KB)
|
Метаданные ▾ | |
|
|
2. Рисунок 2. Выбор сахароснижающей терапии у пациентов с СД2 на основе наличия АССЗ, степени СС-риска, поражения органов-мишеней (заимствовано и адаптировано из [6]). | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(286KB)
|
Метаданные ▾ | |
|
|
3. Рисунок 3. Схема сахароснижающей терапии у пациентов с СД2 и АССЗ для снижения сердечно-сосудистого риска (заимствовано и адаптировано из [6]). | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(516KB)
|
Метаданные ▾ | |
|
|
4. Рисунок 4. Сахароснижающая терапия у пациентов с СН и СД2 (заимствовано и адаптировано из [6]) | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(389KB)
|
Метаданные ▾ | |

|
5. Рисунок 5. Медикаментозное ведение пациентов с СД2 и ХБП для снижения сердечно-сосудистого риска или риска почечной недостаточности (заимствовано и адаптировано из [6]). | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Скачать
(B)
|
Метаданные ▾ | |
Рецензия
Для цитирования:
Эрлих A.Д., Зилов A.В., Щекочихин Д.Ю., Шорников С.Б., Бублик Е.В., Виноградская О.И., Гришковец А.И., Фарманов А.Г., Рыжкова Е.Г. Краткий обзор клинических руководств Европейского кардиологического общества 2023 года по лечению сердечно-сосудистых заболеваний у пациентов с сахарным диабетом. Проблемы Эндокринологии. 2024;70(4):94-102. https://doi.org/10.14341/probl13414
For citation:
Erlikh A.D., Zilov A.V., Shchekochikhin D.Y., Shornikov S.B., Bublik E.V., Vinogradskaya O.I., Grishkovets A.I., Farmanov A.G., Ryzhkova E.G. Summary of the 2023 European Society of Cardiology clinical guidelines on the management of cardiovascular disease in patients with diabetes mellitus. Problems of Endocrinology. 2024;70(4):94-102. (In Russ.) https://doi.org/10.14341/probl13414

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License (CC BY-NC-ND 4.0).









































.jpg)


