Редакционная статья
В статье представлены данные о низкорослости, обусловленной задержкой внутриутробного развития. Данный вид низкорослости, выделенный в отдельную нозологию, объединяет детей, родившихся с малыми относительно срока беременности параметрами длины и массы тела. У подавляющего большинства из них в первые годы жизни наблюдаются ускоренные темпы роста, позволяющие ребенку нормализовать свои весоростовые показатели и догнать в развитии сверстников. В случае отсутствия постнатального ростового скачка дети имеют высокий риск на протяжении всего детства отставать в физическом развитии, достигнуть низкого конечного роста и стать низкорослыми взрослыми. Помимо этого, факт рождения с малыми размерами тела ассоциирован с рядом гормонально-метаболических особенностей, отдаленным риском развития метаболического синдрома во взрослые годы.
Предполагается, что отсутствие постнатального ростового ускорения обусловлено различными повреждениями оси соматотропный гормон/инсулиноподобный фактор роста 1-го типа (СТГ-ИФР1) — парциальным дефицитом СТГ, парциальной резистентностью к СТГ, парциальной резистентностью к ИФР1. Ростостимулирующая терапия гормоном роста, начатая в раннем возрасте, способна нормализовать его темпы в детстве и в конечном итоге значительно улучшить или нормализовать конечный рост низкорослых детей, имевших задержку внутриутробного развития в анамнезе.
Клиническая эндокринология
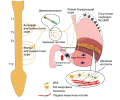
С момента своего первого появления в декабре 2019 г. в Китае, в провинции Ухань, вирус тяжелого острого респираторного синдрома коронавируса 2 (SARS-CoV-2) быстро распространился по всему миру, вызвав беспрецедентную пандемию. На момент написания статьи заболевание перенесли более 400 млн человек, умерли почти 6 млн жителей Земли.
SARS-CoV-2, вызывающий COVID-19, получает клеточный доступ через рецептор ангиотензинпревращающего фермента 2 (AПФ2), который связан с трансмембранным белком сериновой протеазы 2 (TMPRSS2). У людей мРНК AПФ2 экспрессируется в нескольких эндокринных железах, включая гипофиз, поджелудочную железу, щитовидную железу, яичники и яички. Важно отметить, что мРНК TMPRSS2 также экспрессируется в гипофизе, поджелудочной железе, щитовидной железе, яичниках и яичках. Таким образом, эндокринная система обладает не только рецептором AПФ2, но и белком TMPRSS2, необходимым для доступа вириона SARS-CoV-2 к клеткам, что делает эндокринную систему особенно уязвимой как для разрушения, так и для изменения функции из-за COVID-19. Уже первые месяцы жизни с COVID-19 показали, что основными факторами риска тяжелого течения являются сахарный диабет, ожирение, гипертоническая болезнь, и фатальные исходы существенно чаще регистрируют у лиц, имеющих переломы тел позвонков. Важно заметить, что подобное сочетание патологических состояний закономерно выявляется у лиц с эндогенным и экзогенным гиперкортицизмом, которые также сопровождаются иммунодефицитными состояниями.
В настоящем обзоре мы представляем современные сведения о течении COVID-19 у пациентов с гипоталамо-гипофизарными заболеваниями, а также обсуждаем варианты лечения эндокринопатий при COVID-19.
Синдром гипокальциурической гиперкальциемии (Familial hypocalciuric hypercalcemia, FHH) является наследственным заболеванием, в основе которого лежит дисфункция кальций-чувствительного рецептора или ассоциированных с ним белковых комплексов. По последним данным, распространенность этого состояния может быть сопоставимой с частотой первичного гиперпаратиреоза. Клинические проявления FHH, как правило, отсутствуют, но в ряде случаев могут отмечаться классические симптомы гиперкальциемии. Своевременная дифференциальная диагностика FHH позволяет избежать дорогостоящего инструментального обследования, а также необоснованного хирургического лечения. Представленные в данной публикации клинические случаи демонстрируют неоправданные сложности в этом вопросе и необходимость повышения информированности врачей о синдроме семейной гипокальциурической гиперкальциемии.
Гипопитуитаризм — состояние полного или частичного дефицита гормонов гипофиза, включающее надпочечниковую недостаточность, гипотиреоз, гипогонадизм, недостаточность гормона роста и, реже, несахарный диабет.
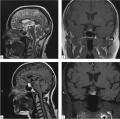
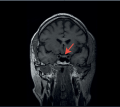
В статье описан клинический случай гипопитуитаризма вследствие образования гипофиза у женщины в постменопаузе. Сложности диагностики гипопитуитаризма были обусловлены наличием в анамнезе первичного гипотиреоза, в результате чего первый из выявленных компонентов пангипопитуитаризма (центральный гипотиреоз) длительное время расценивался как лабораторный признак медикаментозного тиреотоксикоза. Неспецифический характер клинических симптомов, а также относительно редкое сочетание эндокринных заболеваний стали причиной длительного обследования и отсроченной диагностики образования хиазмально-селлярной области.
Вопрос о том, является ли развитие гипопитуитаризма у пациентов с гормонально-неактивными образованиями гипоталамо-гипофизарной области показанием к нейрохирургическому вмешательству, остается спорным. Принятие решения проводится с учетом особенностей течения заболевания у конкретного пациента. В приведенном клиническом случае была выбрана консервативная тактика с проведением заместительной терапии недостаточности глюкокортикоидных и тиреоидных гормонов.
Диагностика и дифференциальная диагностика пациентов с несахарным диабетом нередко представляют собой сложную задачу для врачей различных специальностей. Данный клинический случай посвящен описанию пациента с длительным анамнезом идиопатического несахарного диабета центрального генеза, у которого резко снизилась потребность в десмопрессине за последний год наблюдения. Проведение проб с осмотической стимуляцией (тест с водной депривацией, инфузионная проба с гипертоническим раствором) позволило ответить на вопрос о сохранении заболевания, а также определить дальнейший план ведения с учетом физиологических особенностей.
Метформин является противодиабетическим препаратом первой линии для лечения сахарного диабета 2 типа (СД2); его молекулярной мишенью является АМФ-активируемая протеинкиназа (АМФК), которая участвует во многих метаболических процессах. Метформин не только снижает уровень глюкозы в крови и улучшает чувствительность к инсулину, но также ингибирует липолиз и снижает сердечно-сосудистый риск у пациентов с СД2. В последние годы доказано, что метформин замедляет процесс старения, стимулирует рост волос, устраняет когнитивные нарушения, а также обладает противоопухолевым эффектом. Большинство фундаментальных исследований показало, что метформин ингибирует рост опухолевых клеток и способствует клеточному апоптозу, в то время как клинические исследования показывают противоречивые результаты. Такое несоответствие можно объяснить разницей в концентрации метформина между фундаментальными и клиническими исследованиями. Максимальная суточная доза метформина для пациентов с СД2 составляет 2500 мг/сут, а доза, использованная в фундаментальных исследованиях, была намного выше. Метформин непосредственно активирует сигнальный путь АМФК, ингибирует выработку активных форм кислорода, индуцирует активацию mTORC1, ингибирует циклин D1, что приводит к снижению риска возникновения и развития злокачественных новообразований. Кроме того, метформин косвенно ингибирует рост опухоли, пролиферацию, инвазию и метастазирование путем снижения концентрации глюкозы в крови, улучшения чувствительности тканей к инсулину, а также путем уменьшения воспаления и влияния на микроокружение опухоли. Гликолиз играет важную роль в энергетическом обмене опухолей, а метформин способен оказывать на него ингибирующее влияние. В настоящее время исследования механизма противоопухолевых эффектов метформина становятся все более обширными и углубленными, однако по-прежнему остаются некоторые противоречия.
Болезни костной и жировой ткани
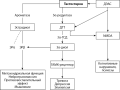
Фосфопеническая остеомаляция опухолевого генеза — редкое приобретенное заболевание. Причиной является мезенхимальная опухоль, секретирующая фактор роста фибробластов 23 (ФРФ23). Избыточное количество ФРФ23 нарушает метаболизм фосфора и витамина D, что приводит к тяжелому паранеопластическому синдрому, проявляющемуся в виде множественных переломов, выраженного болевого синдрома в костях и генерализованной миопатии. Возможно полное излечение при радикальной резекции опухоли. К сожалению, локализация, малый размер образований и редкая встречаемость приводят к тому, что заболевание длительно остается нераспознанным и приводит к тяжелым, инвалидизирующим последствиям. Поэтапный подход к диагностике улучшает результаты. Вначале производят тщательный сбор анамнеза и лабораторную диагностику, затем функциональную визуализацию и подтверждают диагноз анатомической визуализацией опухоли. Методом выбора является оперативное лечение. Если резекция невозможна, то показана медикаментозная терапия активными метаболитами витамина D и солями фосфора. Активно развиваются новые терапевтические и диагностические подходы, такие как антитело к ФРФ23 и пан-ингибиторы рецепторов ФРФ. В данной статье представлен обзор современных подходов к диагностике и лечению ФРФ23-индуцированной остеомаляции.
Нарушение углеводного обмена
Сахарный диабет является хроническим заболеванием с растущей распространенностью во всем мире, вместе с тем увеличивается и распространенность его осложнений, включая гастроэнтеропатию. Патофизиология диабетической гастроэнтеропатии (ДГ) объединяет гипергликемию, дисфункцию блуждающего нерва, снижение экспрессии синтазы оксида азота в миентеральном сплетении, изменения в интерстициальной клеточной сети Кахаля, а также окислительный стресс. Клиническими признаками ДГ являются гастроэзофагеальный рефлюкс, гастропарез, запор, боль в животе и диарея. Среди методов диагностики выделяют манометрию с измерением pH (оценка моторики пищевода), сцинтиграфию опорожнения желудка, дыхательный тест (с целью оценки гастропареза), аспирацию и культивирование содержимого тощей кишки (с целью диагностики синдрома избыточного бактериального роста). На сегодняшний день не существует окончательного лечения ДГ — междисциплинарный подход направлен на замедление прогрессирования заболевания, облегчение симптомов и восстановление функции желудочно-кишечного тракта. Пациентам рекомендуются диета с низким содержанием простых сахаров и высоким содержанием клетчатки, оптимизация гликемического контроля при целевой гликемии менее 180 мг/дл. Что касается медикаментозной терапии, оправдано использование прокинетиков и противорвотных средств, а при возникновении синдрома избыточного бактериального роста — проведение антибактериальной терапии (рифаксимин). Также накапливаются современные подходы к лечению ДГ, включая использование ботулинического токсина, пилоропластику и электрическую стимуляцию желудка у отдельных пациентов. Несмотря на постоянную разработку новых методов лечения, они пока не способны полностью излечить ДГ в ближайшем будущем, что делает необходимым проведение дальнейших исследований в данной области.
Детская эндокринология
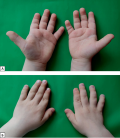
Синдром Донохью (лепречаунизм) — это наиболее тяжелая форма инсулинорезистентности, возникающая вследствие мутаций в гене рецептора инсулина INSR (OMIM: 147670). Данное заболевание встречается с частотой 1:1 000 000 живых новорожденных. У пациентов отмечается типичная клиническая картина: выраженная задержка внутриутробного развития, дизморфизм, грубые метаболические нарушения, гепатомегалия, гипертрофия миокарда. Большинство пациентов погибают в течение первых двух лет жизни вследствие интеркуррентных инфекций верхних дыхательных путей, эпизодов тяжелых гипогликемий или кардиомиопатии. В настоящее время не существует специфической терапии для лечения синдрома Донохью, однако в мировой литературе имеется ряд описаний успешного применения рекомбинантного инсулиноподобного фактора роста 1 (ИФР1) для лечения тяжелой инсулинорезистентности, в том числе и лепречаунизма.
В статье представлены клиническое описание пациента с синдромом Донохью и первый опыт применения непрерывной подкожной инфузии рекомбинантного ИФР1 при данном заболевании в России. По нашим наблюдениям, применение данной терапии оказалось эффективным. На фоне лечения в течение 15 мес отмечаются выраженная положительная динамика в отношении гликемического контроля, печеночной функции, а также регресс гипертрофической кардиомиопатии.
Отмечается мировая тенденция к росту распространенности несахарного диабета. Симптомы нефрогенного несахарного диабета (ННД) при Х-сцепленном наследовании проявляются у мужчин, у женщин с гетерозиготными мутациями, характеризуются изолированным симптомокомплексом полиурии, полидипсии, гипостенурии. У детей чаще, чем у взрослых, при ограничении жидкости развивается клиническая картина вододефицитной дегидратации с гипернатриемией, гипертермией и гиперосмоляльностью плазмы. В данной рукописи представлен случай ННД, семейная форма, Х-сцепленная у пациентов мужского пола. При этом в семье по женской линии у матери и бабушки также наблюдалась повышенная потребность в воде, применение минирина было неэффективно. У старшего и младшего братьев клинические проявления несахарного диабета в виде выраженной жажды и полиурии были отмечены с младенческого возраста, после обследования выставлен диагноз несахарного диабета и назначен препарат десмопрессина. Вследствие отсутствия эффекта от применения десмопрессина был проведен методом полимеразной цепной реакции и последующего прямого секвенирования анализ экзонов и прилежащих участков интронов генов AQP2 и AVPR2. В гене AQP2 мутаций не выявлено. В гене AVPR2 выявлена гемизиготная замена S315I. Подтверждена семейная Х-сцепленная форма ННД. Рекомендован гипотиазид, на фоне постоянного приема которого отмечается лишь незначительная положительная динамика.
Синдром Кабуки (СК) — редкое наследственное заболевание, характеризующееся стигмами дисэмбриогенеза, скелетными аномалиями, задержкой психомоторного развития, врожденными пороками развития. Врожденный гиперинсулинизм является редким проявлением СК, однако его ранняя диагностика крайне важна для предотвращения неврологических осложнений, связанных с гипогликемиями. Выделяют 2 типа СК, различающиеся по степени тяжести основных проявлений. СК 1-го типа ассоциирован с гетерозиготными мутациями в гене KMT2D. СК 2-го типа имеет Х-сцепленный тип наследования, является следствием гемизиготных мутаций в гене KDM6A и характеризуется более тяжелым течением заболевания. В данной статье мы приводим клиническое описание двух детей с врожденным гиперинсулинизмом в составе СК 1-го и 2-го типов.
Репродуктивная эндокринология
Болезнь Альцгеймера (БА) является нейродегенеративным заболеванием, которое становится причиной деменции в половине случаев ее возникновения. БА, как правило, обнаруживается у людей старше 65 лет. Этиопатогенез заболевания является многофакторным и включает генетические факторы, нарушения питания, митохондриальную дисфункцию, окислительный стресс и старение. Половые гормоны оказывают важное влияние на развитие БА, о чем свидетельствует большая заболеваемость у женщин, чем у мужчин. Учитывая значительное влияние тестостерона (Т) на поддержание нормального функционирования головного мозга, настоящее исследование направлено на оценку влияния андроген-депривационной терапии, а также терапии тестостероном на риск развития и прогрессирования БА. Хотя между исследованиями существует некоторое клиническое несоответствие, андрогены оказывают значительное влияние на функцию головного мозга и полезны для пациентов с БА. Низкие уровни циркулирующих андрогенов следует рассматривать как существенный фактор риска развития БА и потери памяти. При сниженном уровне Т в плазме мужчин его введение способствует повышению когнитивной работоспособности и памяти, лечение следует начинать на ранней стадии заболевания. У мужчин и женщин с БА андрогены улучшают психическое состояние и замедляют прогрессирование заболевания, оказывая протективное действие. В будущем необходимо проведение исследований на большой популяции с учетом факторов индивидуальности и более конкретным подходом к оценке когнитивных функций и причинной-следственной связи введения Т при БА.

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License (CC BY-NC-ND 4.0).
ISSN 2308-1430 (Online)








































.jpg)


